von: Dr. Ibrahim B. Sayed
Zusammenfassung
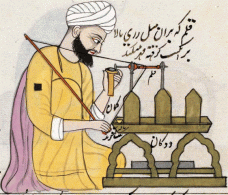 Innerhalb eines Jahrhunderts nach dem Tod des Propheten Muhammad (Friede sei mit ihm und seiner reinen Nachkommenschaft) eroberten die Muslime nicht nur neue Gebiete, sondern entwickelten sich zu wissenschaftlichen Wegbereitern, die sich durch Originalität und Produktivität auszeichneten. Sie warfen sozusagen den „Ball des Wissens“ über den Zaun nach Europa. Bereits im neunten Jahrhundert hatte sich die islamische Medizinpraxis von Talismanen und der Theologie entfernt und es gab Krankenhäuser mit Krankenstationen, Ärzten, die Prüfungen absolvieren mussten und technische Terminologie. Das damalige allgemeine Krankenhaus in Bagdad setzte Innovationen ein, die unglaublich modern waren. Springbrunnen kühlten die Luft in den Krankenstationen, in denen Fieberpatienten behandelt wurden, geisteskranke Menschen wurden mit größter Behutsamkeit behandelt und nachts beruhigte sanfte Musik und Geschichtenerzählen die Patienten, die vor lauter Schmerz nicht schlafen konnten. Prinz und Bettelknabe erhielten die gleiche Aufmerksamkeit, Mittellosen wurde bei ihrer Entlassung fünf Goldstücke übergeben, die den Lebensunterhalt während ihrer Genesung sichern sollten. Während Paris und London damals aus schlammigen Straßen und Hütten bestanden, gab es in Bagdad, Kairo und Córdoba schon Hospitale, die sowohl männlichen als auch weiblichen Patienten zugänglich waren und auch Mitarbeiter beider Geschlechter beschäftigten. Diese medizinischen Zentren beheimateten Bibliotheken und Apotheken und setzten Assistenzärzte, Praktikanten und Krankenschwestern ein. Es gab mobile Kliniken, um vollständig körperbehinderte und benachteiligte Menschen oder Patienten in entlegenen Regionen zu besuchen. Auch medizinische Qualitätskontrollvorschriften fanden damals Anwendung. Apotheker entwickelten sich zu lizenzierten Fachkräften und verpflichteten sich, den Rezepten des Arztes zu folgen. Der Umfang, in dem die islamische Medizin die Bereiche medizinische Ausbildung, Krankenhäuser, Bakteriologie, Medikamente, Anästhesie, Chirurgie, Pharmakologie, Augenheilkunde, Psychotherapie und psychosomatische Krankheiten voranbrachte, wird nachfolgend kurz dargestellt.
Innerhalb eines Jahrhunderts nach dem Tod des Propheten Muhammad (Friede sei mit ihm und seiner reinen Nachkommenschaft) eroberten die Muslime nicht nur neue Gebiete, sondern entwickelten sich zu wissenschaftlichen Wegbereitern, die sich durch Originalität und Produktivität auszeichneten. Sie warfen sozusagen den „Ball des Wissens“ über den Zaun nach Europa. Bereits im neunten Jahrhundert hatte sich die islamische Medizinpraxis von Talismanen und der Theologie entfernt und es gab Krankenhäuser mit Krankenstationen, Ärzten, die Prüfungen absolvieren mussten und technische Terminologie. Das damalige allgemeine Krankenhaus in Bagdad setzte Innovationen ein, die unglaublich modern waren. Springbrunnen kühlten die Luft in den Krankenstationen, in denen Fieberpatienten behandelt wurden, geisteskranke Menschen wurden mit größter Behutsamkeit behandelt und nachts beruhigte sanfte Musik und Geschichtenerzählen die Patienten, die vor lauter Schmerz nicht schlafen konnten. Prinz und Bettelknabe erhielten die gleiche Aufmerksamkeit, Mittellosen wurde bei ihrer Entlassung fünf Goldstücke übergeben, die den Lebensunterhalt während ihrer Genesung sichern sollten. Während Paris und London damals aus schlammigen Straßen und Hütten bestanden, gab es in Bagdad, Kairo und Córdoba schon Hospitale, die sowohl männlichen als auch weiblichen Patienten zugänglich waren und auch Mitarbeiter beider Geschlechter beschäftigten. Diese medizinischen Zentren beheimateten Bibliotheken und Apotheken und setzten Assistenzärzte, Praktikanten und Krankenschwestern ein. Es gab mobile Kliniken, um vollständig körperbehinderte und benachteiligte Menschen oder Patienten in entlegenen Regionen zu besuchen. Auch medizinische Qualitätskontrollvorschriften fanden damals Anwendung. Apotheker entwickelten sich zu lizenzierten Fachkräften und verpflichteten sich, den Rezepten des Arztes zu folgen. Der Umfang, in dem die islamische Medizin die Bereiche medizinische Ausbildung, Krankenhäuser, Bakteriologie, Medikamente, Anästhesie, Chirurgie, Pharmakologie, Augenheilkunde, Psychotherapie und psychosomatische Krankheiten voranbrachte, wird nachfolgend kurz dargestellt.
Einführung
Prophet Muhammad (Friede sei mit ihm und seiner reinen Nachkommenschaft), der in dem Buch „The 100: The Most Influential Persons in History” von Michael H. Hart auf Platz eins steht, gelang es, die arabischen Stämme zu vereinen, deren Schicksal durch Vergeltungstaten, Konkurrenzkampf und interne Auseinandersetzungen besiegelt zu sein schien, und brachte eine starke Nation hervor, die er annahm und sie gleichzeitig regierte: die beiden bekanntesten Reiche der damaligen Zeit: das persische und das byzantinische Reich. Das islamische Reich erstreckte sich vom Atlantischen Ozean im Westen bis an die Grenzen zu China im Osten. Nur 80 Jahre nach dem Tod des Propheten, machten sich die Muslime nach Europa auf, um für mehr als 700 Jahre Spanien zu beherrschen. Sie bewahrten die Kultur der eroberten Länder. Doch als das islamische Reich schwächer wurde, fielen die meisten der islamischen Beiträge zur Wissenschaft der Zerstörung zum Opfer. Die Mongolen verbrannten Bagdad (1258 n. Chr.) aus schierer Barbarei und die Spanier zerstörten hasserfüllt das meiste ihres islamischen Erbes. Das islamische Reich war für mehr als 1.000 Jahre die hochentwickeltste und zivilisierteste Nation der Welt. Dies lässt sich darauf zurückführen, dass der Islam die Wichtigkeit des Lernens und den ihm gebührenden Respekt hervorhob, keine Zerstörung duldete und den Respekt vor Autoritäten und Disziplin sowie Toleranz anderen Religionen gegenüber unter den Muslimen förderte. Die Muslime waren bereit, hervorragende Leistungen anzuerkennen, und erwiesen sich als äußerst wissbegierig, ja geradezu begeistert von der Weisheit der Welt von Galen, Hippokrates, Rufus von Ephesus, Oribasius, Diskorides und Paul von Ägina. Im 10. Jahrhundert führte ihr Eifer und Enthusiasmus für das Lernen dazu, dass alle wichtigen griechischen Medizin-Manuskripte in Damaskus, Kairo und Bagdad ins Arabische übersetzt wurden. Arabisch wurde zur internationalen Sprache des Studierens und der Diplomatie. Das Zentrum der wissenschaftlichen Erkenntnisse und der wissenschaftlichen Aktivitäten verschob sich nach Osten, und Bagdad wurde zur Hauptstadt der wissenschaftlichen Welt. Die Muslime entwickelten sich zu wissenschaftlichen Wegbereitern, die sich durch Originalität und Produktivität auszeichnete. Die islamische Medizin gehört zu den bekanntesten und renommiertesten Facetten der islamischen Zivilisation, die alles Vergleichbare übertraf. Die Muslime waren die großen Vorreiter in der internationalen Wissenschaftsforschung. Sie warfen sozusagen den „Ball des Wissens“ über den Zaun nach Europa. Mit den Worten von Campbell: „Das europäische Medizinsystem ist arabisch, nicht nur dem Ursprung, sondern auch seiner Struktur nach. Die Araber sind die intellektuellen Vorreiter der Europäer.“ Das Ziel dieses Papiers liegt darin, nachzuweisen, dass die islamische Medizin ihrer Zeit 1.000 Jahre voraus war. Die Abhandlung deckt Bereiche wie medizinische Ausbildung, Krankenhäuser, Bakteriologie, Medikamente, Anästhesie, Chirurgie, Augenheilkunde, Pharmazie und Psychotherapie ab.
Medizinische Ausbildung
 Im Jahr 636 n. Chr. wurde die persische Stadt Gundischapur, was ursprünglich so viel wie schöner Garten bedeutete, mit ihrer großartigen Universität und ihrem intakten Krankenhaus von den Muslimen übernommen. Später wurden die islamischen Medizinschulen nach Vorlage von Gundischapur konzipiert. Die medizinische Ausbildung war sehr seriös und wurde systematisch absolviert. Basierend auf dem Prinzip einer praktischen Lehre, wurde der Unterricht durch Vorlesungen und Besuche in der Klinik abgerundet. Der Rat, den der Perser Ali Ibnul-Abbâs (Haly Abbâs: um 990 n. Chr. verstorben) seinen Medizinstudenten gab, gilt damals wie heute: „Und dem Studenten dieser Kunst (Medizin) soll es obliegen, dass er immerfort die Hospitale und Krankenhäuser aufsuche; er möge unaufhörlich zusammen mit den klügsten Professoren der Medizin auf den Zustand und die Lage der Insassen achten, mehrfach nach der Verfassung der Patienten und den Symptomen, die er an ihnen sieht, fragen und sich immer wieder ins Gedächtnis rufen, was er über diese Krankheitsvarianten gelesen hat und ob sie Gutes oder Schlechtes bedeuten.“ Râzi (Rhazes: 854-925 n. Chr.) riet den Medizinstudenten, dass sie sich bei der Visite eines Patienten die klassischen Symptome einer Krankheit aus den Textbüchern vor Augen rufen und diese mit dem Gesehenen vergleichen sollten (6). Die fähigsten Mediziner unter ihnen, wie z. B. Râzi (Rhazes), Ibn-Sîna (Avicenna: 980-1037 n. Chr.) und Ibn Zuhr (Avenzoar: 1094-1162 n. Chr.) erfüllten gleichzeitig die Aufgabe eines Krankenhausdirektors und eines Schulleiters an einer medizinischen Fakultät. Sie untersuchten die Patienten und bereiteten sie für Studentenbesuche vor. Ferner wurden klinische Berichte verfasst und zu Schulungszwecken aufbewahrt. Es wurden auch Akten geführt.
Im Jahr 636 n. Chr. wurde die persische Stadt Gundischapur, was ursprünglich so viel wie schöner Garten bedeutete, mit ihrer großartigen Universität und ihrem intakten Krankenhaus von den Muslimen übernommen. Später wurden die islamischen Medizinschulen nach Vorlage von Gundischapur konzipiert. Die medizinische Ausbildung war sehr seriös und wurde systematisch absolviert. Basierend auf dem Prinzip einer praktischen Lehre, wurde der Unterricht durch Vorlesungen und Besuche in der Klinik abgerundet. Der Rat, den der Perser Ali Ibnul-Abbâs (Haly Abbâs: um 990 n. Chr. verstorben) seinen Medizinstudenten gab, gilt damals wie heute: „Und dem Studenten dieser Kunst (Medizin) soll es obliegen, dass er immerfort die Hospitale und Krankenhäuser aufsuche; er möge unaufhörlich zusammen mit den klügsten Professoren der Medizin auf den Zustand und die Lage der Insassen achten, mehrfach nach der Verfassung der Patienten und den Symptomen, die er an ihnen sieht, fragen und sich immer wieder ins Gedächtnis rufen, was er über diese Krankheitsvarianten gelesen hat und ob sie Gutes oder Schlechtes bedeuten.“ Râzi (Rhazes: 854-925 n. Chr.) riet den Medizinstudenten, dass sie sich bei der Visite eines Patienten die klassischen Symptome einer Krankheit aus den Textbüchern vor Augen rufen und diese mit dem Gesehenen vergleichen sollten (6). Die fähigsten Mediziner unter ihnen, wie z. B. Râzi (Rhazes), Ibn-Sîna (Avicenna: 980-1037 n. Chr.) und Ibn Zuhr (Avenzoar: 1094-1162 n. Chr.) erfüllten gleichzeitig die Aufgabe eines Krankenhausdirektors und eines Schulleiters an einer medizinischen Fakultät. Sie untersuchten die Patienten und bereiteten sie für Studentenbesuche vor. Ferner wurden klinische Berichte verfasst und zu Schulungszwecken aufbewahrt. Es wurden auch Akten geführt.
Ausbildung in den Grundlagenwissenschaften
Lediglich Gundischapur und Bagdad verfügten über separate Schulen für das Studium der Grundlagenwissenschaften. Kandidaten, die für das Medizinstudium in Frage kamen, erhielten eine grundlegende Vorbereitung von privaten Tutoren in Form von privaten Vorlesungen und Selbststudium. In Bagdad wurde Anatomie anhand der Sezierung von Affen, Untersuchungen an Skeletten und Didaktik gelehrt. Andere medizinische Schulen lehrten Anatomie mithilfe von Vorlesungen und Illustrationen. Alchemie war eine der Voraussetzungen für die Annahme an einer medizinischen Schule. Das Studium von medizinischen Kräutern und die pharmazeutische Biologie rundeten das Grundstudium ab. Manche Krankenhäuser unterhielten Kräutergärten, um daraus Medikamente für Patienten herzustellen und den Studenten den praktischen Umgang mit den Kräutern zu zeigen. Nachdem das Grundstudium abgeschlossen war und der Kandidat als Auszubildender in einem Krankenhaus angenommen wurde, teilte man ihn in einer größeren Gruppe einem jungen Arzt, einleitenden Vorlesungen und die Gewöhnung an Bibliotheksvorgänge und die Bibliotheksnutzung zu. Während dieses präklinischen Zeitraums drehten sich die meisten Vorlesungen um Pharmakologie, Toxikologie und die Verwendung von Gegengiften.
Klinische Ausbildung
Der nächste Schritt für die Studenten war die umfassende klinische Ausbildung. Während dieser Phase wurden sie in kleinen Gruppen renommierten Ärzten und erfahrenen Ausbildern zugewiesen. Sie begleiteten sie auf ihren Rundgängen in den Krankensälen, diskutierten mit ihnen, hörten ihren Vorlesungen zu und ihre Leistungen wurden überprüft. In dieser Phase kamen die Studenten bereits früh mit der Therapeutik und der Pathologie in Kontakt. Die Betonung lag auf der klinischen Einweisung, und manche muslimische Ärzte konnten auf diese Weise einige brillante Beobachtungen beisteuern, die sich über die Jahre bewährten. Während ihres fortschreitenden Studiums wurden die Studenten immer mehr mit Diagnose und Beurteilung konfrontiert. Schwerpunktmäßig wurde die klinische Beobachtung und körperliche Untersuchung geübt. Studenten (Klinikmitarbeiter) wurden gebeten, einen Patienten zu untersuchen und eine Krankheitsdiagnose zu stellen. Nur wenn ein Student falsch lag, machte der Professor die Diagnose selbst.
 Während der körperlichen Untersuchung wurden die Studenten aufgefordert, sechs wichtige Faktoren zu untersuchen und anschließend eine Stellungnahme abzugeben: die Reaktionen des Patienten, seine Exkremente, die Natur und die Position des Schmerzes, sowie Körperschwellungen und -ausdünstungen. Außerdem wurde die Farbe und Oberfläche der Haut untersucht – heiß, kalt, feucht, trocken, schlaff. Gelbheit im Weiß der Augen (Gelbsucht) und ob ein Patient seinen Rücken krümmen konnte (Lungenkrankheiten) wurde ebenso als wichtig erachtet (8).
Während der körperlichen Untersuchung wurden die Studenten aufgefordert, sechs wichtige Faktoren zu untersuchen und anschließend eine Stellungnahme abzugeben: die Reaktionen des Patienten, seine Exkremente, die Natur und die Position des Schmerzes, sowie Körperschwellungen und -ausdünstungen. Außerdem wurde die Farbe und Oberfläche der Haut untersucht – heiß, kalt, feucht, trocken, schlaff. Gelbheit im Weiß der Augen (Gelbsucht) und ob ein Patient seinen Rücken krümmen konnte (Lungenkrankheiten) wurde ebenso als wichtig erachtet (8).
Nach der klinischen Ausbildung kamen Studenten in den ambulanten Bereich. Nach der Untersuchung der Patienten berichteten sie ihrem Ausbilder, was sie gefunden hatten. Man legte sich nach einer Diskussion auf eine Behandlungsmethode fest und verschrieb die notwendigen Medikamente. Patienten, die zu krank waren, wurden als stationäre Patienten aufgenommen. Die Führung einer Akte für jeden Patienten lag in der Verantwortlichkeit der Studenten.
Stundenplan
Die Stundenpläne der verschiedenen Medizinschulen unterschieden sich zum Teil stark voneinander; jedoch bestand der Hauptteil immer aus der inneren Medizin. Es wurde großen Wert auf eine klare und kurze Beschreibung einer Krankheit und eine Separierung jeder Einheit gelegt. Bis zur Zeit des Ibn Sîna war die Beschreibung von Meningitis mit „akuter Infektion, begleitet von einem Delirium“ recht verwirrend. Ibn Sîna beschrieb die Symptome von Meningitis mit einer solchen Klarheit und Kürze, dass nach 1.000 Jahren nur sehr wenig noch hinzugefügt werden musste. Auch Chirurgie stand auf dem Stundenplan. Nach Abschluss der Kurse spezialisierten sich einige Studenten unter renommierten Spezialisten. Wieder andere spezialisierten sich während der klinischen Ausbildung. Laut Elgood (9) erforderten chirurgische Eingriffe wie Amputation, die Entfernung von Krampfadern und Hämorriden entsprechendes Fachwissen. Die Orthopädie wurde umfangreich gelehrt und die Anwendung eines Gipsverbandes nach der Reduktion von Frakturen wurde den Studenten routinemäßig beigebracht. Diese Methode für die Behandlung wurde im Jahre 1852 im Westen wiederentdeckt. Obwohl die Augenheilkunde in großem Umfang praktiziert wurde, war sie nicht regulärer Bestandteil des Stundenplans. Eine Ausbildung bei einem Augenarzt war der bevorzugte Weg, um sich auf Augenheilkunde zu spezialisieren. Die chirurgische Behandlung von grauem Star war nichts Ungewöhnliches. Die Geburtshilfe wurde den Hebammen überlassen. Medizinische Fachmänner konsultierten untereinander und mit Spezialisten. Ibn Sîna und Râzi praktizierten und lehrten beide Psychotherapie in weitgehendem Umfang. Nach Abschluss seines Studiums durfte der Absolvent jedoch erst praktizieren, wenn er die Approbationsprüfung bestand. Es sollte auch unbedingt erwähnt werden, dass es eine wissenschaftliche Vereinigung gab, die im Hospital von Mayyafariqin (auch Silvan genannt) gegründet wurde, um den Zustand und die Krankheiten der Patienten zu erörtern.
Approbation von Ärzten
Im Jahre 931 n. Chr. erfuhr Kalif Al-Muqtadir, dass ein Patient als Ergebnis eines Ärztefehlers starb. Daraufhin befahl er seinem Hofarzt Sinân-ibn Thabit bin Qurrah all diejenigen zu prüfen, die die Kunst des Heilens ausübten. Im ersten Jahr, als die Verfügung in Kraft getreten war, wurden allein in Bagdad 860 Heiler geprüft. Von diesem Zeitpunkt an wurde die Absolvierung einer Approbationsprüfung erforderlich, welche an verschiedenen Orten stattfanden. Approbationsausschüsse wurden unter einem Regierungsbeamten mit der Bezeichnung „Muhtasib” oder allgemeiner Inspektor eingesetzt. Der Muhtasib inspizierte darüber hinaus auch die Gewichte und Maßeinheiten der Händler und Apotheker. Apotheker wurden darüber hinaus auch als Inspektoren eingesetzt, um Medikamente zu untersuchen und so die Qualität der in Apotheken verkauften Arzneimittel zu gewährleisten. Was heute die Lebensmittel- und Arzneimittel-Überwachungsbehörde (FDA) in Amerika erledigt, existierte bereits vor 1.000 Jahren in der islamischen Medizin. Der Chefarzt wohnte mündlichen und praktischen Prüfungen bei und wenn der junge Arzt erfolgreich war, nahm ihm der Muhtasib den hippokratischen Eid ab und stellte die Approbation aus. Nach 1.000 Jahren wurde die Approbation von Ärzten auch im Westen eingeführt, in Amerika kümmert sich darum der staatliche Medizin-Approbationsausschuss. Für Spezialisten gibt es den amerikanischen Ausschuss für medizinische Spezialgebiete wie Arzneimittel, Chirurgie, Radiologie, usw. Europäische Schulen folgen dem von islamischen Schulen vorgegeben Muster und noch im frühen 19. Jahrhundert durften Studenten an der Universität Sorbonne nicht graduieren, ohne Ibn Sînas Qanun (Kanon) gelesen zu haben. Laut Râzi musste ein Arzt zwei Bedingungen erfüllen, um ausgewählt zu werden: Erstens musste er in vollem Umfang mit der neuen und der alten Medizinliteratur vertraut sein und zweitens musste er in einem Krankenhaus als Hausarzt tätig gewesen sein.
Krankenhäuser
Die Entwicklung effizienter Krankenhäuser gehört zu den herausragendsten Errungenschaften in der islamischen Medizin (7). Islamische Krankenhäuser waren für alle Patienten kostenlos verfügbar, unabhängig von deren Hautfarbe, Religion, Geschlecht, Alter oder sozialen Status. Die Krankenhäuser wurden von der Regierung betrieben und von Ärzten geleitet. Es gab separate Krankenstationen für männliche und weibliche Patienten. Jede Station hatte ein eigenes Pflegepersonal und Träger, die jeweils vom gleichen Geschlecht wie die behandelten Patienten waren. Verschiedene Beschwerden wie Fieber, Wunden, Infektionen, Wahnsinn, Augenkrankheiten, Erkältungskrankheiten, Durchfall und Frauenbeschwerden wurden in jeweils verschiedenen Krankenstationen behandelt. Die Genesungsstation war ebenfalls in verschiedene Bereiche unterteilt. Die Krankenhäuser verfügten über eine unbegrenzte Wasserversorgung und Badeeinrichtungen. Nur qualifizierte und approbierte Ärzten durften Medizin praktizieren. Die Krankenhäuser erfüllten auch ihren Lehrauftrag, indem sie Studenten unterrichteten. Es gab Wohnräume für Studenten sowie dazugehöriges Hauspersonal. Hauseigene Apotheken verteilten kostenlose Arzneimittel an die Patienten. Die Krankenhäuser verfügten zudem über eigene Konferenzräume und umfangreiche Bibliotheken mit den aktuellsten Büchern.
 Laut Haddâd umfasste die Bibliothek des Tulun-Hospitals, das 872 n. Chr. in Kairo gegründet wurde, etwa 100.000 Bücher. Universitäten, Städte und Krankenhäuser richteten große Bibliotheken ein (die Mustansiriyya-Universität in Bagdad hatte 80.000 Bände; die Bibliothek von Córdoba umfasste 600.000 Bände; die Bibliothek von Kairo hatte 2.000.000 und die Bibliothek von Tripoli nannte 3.000.000 Bücher ihr Eigen), Ärzte hatten ihre eigene, oft sehr umfangreiche Büchersammlung und das zu einer Zeit, in der der Buchdruck noch nicht erfunden war und die Buchvervielfältigung von versierten und spezialisierten Schreibern in langwieriger Handarbeit erledigt wurde. Zum ersten Mal in der Geschichte führten diese Krankenhäuser Akten mit Informationen zur Pflege des jeweiligen Patienten. Aus Behandlungsperspektive waren die Krankenhäuser in ambulante und stationäre Bereiche unterteilt. Das System der stationären Behandlung unterscheidet sich nur geringfügig vom heutigen System. Im Tulun-Hospital erhielten Patienten nach Zustimmung spezielle Kleidung, wobei ihre eigenen Kleider, ihr Geld und ihre Wertsachen während ihres Aufenthalts sicher verwahrt wurden. Nach Entlassung erhielt jeder Patient fünf Goldstücke, damit sein Lebensunterhalt gesichert war, bis er wieder arbeiten konnte. Das Krankenhaus und die Medizinschule in Damaskus verfügten über elegante Räume und eine umfangreiche Bibliothek. Gesunde sollen eine Krankheit vorgetäuscht haben, um in den Genuss der Krankenhausküche zu kommen. In Damaskus gab es auch ein separates Krankenhaus für Lepra-Kranke, während diese in Europa noch sechs Jahrhunderte später auf königlichen Erlass verbrannt wurden. Das Qayrawan-Hospital (erbaut im Jahr 830 n. Chr. in Tunesien) zeichnete sich durch geräumige, getrennte Krankenstationen, Warteräume für Besucher und Patienten sowie weibliche Krankenschwestern aus dem Sudan aus; hier findet die Krankenpflege in der arabischen Geschichte erstmalig Erwähnung. Das Krankenhaus bot auch Gebetseinrichtungen an. Das Al-Adudi-Hospital (erbaut im Jahr 981 n.Chr. in Bagdad) wurde mit der zur damaligen Zeit bestmöglichen Ausstattung eingerichtet. Ärzte im Praktikum, approbierte Ärzte und 24 Berater gingen dort ihrer beruflichen Tätigkeit nach. Ein abbasidischer Minister, Ali ibn Isa, bat den Hofarzt Sinân ibn Thâbit, regelmäßige Besuche in Gefängnissen durch medizinische Aufseher vornehmen zu lassen (14). Während Paris und London damals aus schlammigen Straßen und Hütten bestanden, gab es in Bagdad, Kairo und Córdoba schon Hospitale, die unglaublich moderne Innovationen einsetzten. Vor allem jedoch hoben sich die islamischen Krankenhäuser durch die Menschlichkeit bei der Pflege der Patienten ab. Direkt neben der Krankenstation, in der die Fieberpatienten untergebracht waren, kühlten Springbrunnen die Luft; geisteskranke Menschen wurden mit großer Behutsamkeit behandelt; und nachts beruhigte sanfte Musik und Geschichtenerzählen die Patienten.
Laut Haddâd umfasste die Bibliothek des Tulun-Hospitals, das 872 n. Chr. in Kairo gegründet wurde, etwa 100.000 Bücher. Universitäten, Städte und Krankenhäuser richteten große Bibliotheken ein (die Mustansiriyya-Universität in Bagdad hatte 80.000 Bände; die Bibliothek von Córdoba umfasste 600.000 Bände; die Bibliothek von Kairo hatte 2.000.000 und die Bibliothek von Tripoli nannte 3.000.000 Bücher ihr Eigen), Ärzte hatten ihre eigene, oft sehr umfangreiche Büchersammlung und das zu einer Zeit, in der der Buchdruck noch nicht erfunden war und die Buchvervielfältigung von versierten und spezialisierten Schreibern in langwieriger Handarbeit erledigt wurde. Zum ersten Mal in der Geschichte führten diese Krankenhäuser Akten mit Informationen zur Pflege des jeweiligen Patienten. Aus Behandlungsperspektive waren die Krankenhäuser in ambulante und stationäre Bereiche unterteilt. Das System der stationären Behandlung unterscheidet sich nur geringfügig vom heutigen System. Im Tulun-Hospital erhielten Patienten nach Zustimmung spezielle Kleidung, wobei ihre eigenen Kleider, ihr Geld und ihre Wertsachen während ihres Aufenthalts sicher verwahrt wurden. Nach Entlassung erhielt jeder Patient fünf Goldstücke, damit sein Lebensunterhalt gesichert war, bis er wieder arbeiten konnte. Das Krankenhaus und die Medizinschule in Damaskus verfügten über elegante Räume und eine umfangreiche Bibliothek. Gesunde sollen eine Krankheit vorgetäuscht haben, um in den Genuss der Krankenhausküche zu kommen. In Damaskus gab es auch ein separates Krankenhaus für Lepra-Kranke, während diese in Europa noch sechs Jahrhunderte später auf königlichen Erlass verbrannt wurden. Das Qayrawan-Hospital (erbaut im Jahr 830 n. Chr. in Tunesien) zeichnete sich durch geräumige, getrennte Krankenstationen, Warteräume für Besucher und Patienten sowie weibliche Krankenschwestern aus dem Sudan aus; hier findet die Krankenpflege in der arabischen Geschichte erstmalig Erwähnung. Das Krankenhaus bot auch Gebetseinrichtungen an. Das Al-Adudi-Hospital (erbaut im Jahr 981 n.Chr. in Bagdad) wurde mit der zur damaligen Zeit bestmöglichen Ausstattung eingerichtet. Ärzte im Praktikum, approbierte Ärzte und 24 Berater gingen dort ihrer beruflichen Tätigkeit nach. Ein abbasidischer Minister, Ali ibn Isa, bat den Hofarzt Sinân ibn Thâbit, regelmäßige Besuche in Gefängnissen durch medizinische Aufseher vornehmen zu lassen (14). Während Paris und London damals aus schlammigen Straßen und Hütten bestanden, gab es in Bagdad, Kairo und Córdoba schon Hospitale, die unglaublich moderne Innovationen einsetzten. Vor allem jedoch hoben sich die islamischen Krankenhäuser durch die Menschlichkeit bei der Pflege der Patienten ab. Direkt neben der Krankenstation, in der die Fieberpatienten untergebracht waren, kühlten Springbrunnen die Luft; geisteskranke Menschen wurden mit großer Behutsamkeit behandelt; und nachts beruhigte sanfte Musik und Geschichtenerzählen die Patienten.
Die Krankenhäuser existierten in zwei Ausführungen – die festen und mobilen Hospitale. Die mobilen Krankenhäuser wurden durch Lastentiere transportiert und nach Bedarf aufgestellt. Die Ärzte in den mobilen Krankenhäusern hatten dieselbe Stellung wie ihre Kollegen in festen Krankenhäusern. Ähnliche mobile Hospitale begleiteten die Armee auf dem Schlachtfeld. Die Feldlazarette waren gut mit Medikamenten, Instrumenten, Zelten und Personal, bestehend aus Ärzten, Krankenschwestern und Bediensteten, ausgestattet. Die reisenden Kliniken halfen den vollkommen Gelähmten, den benachteiligten Patienten und denjenigen, die in entlegenen Gegenden ansässig waren. Diese Krankenhäuser wurden auch von Gefangenen und von der Allgemeinheit in Anspruch genommen, vor allem bei Seuchen.
Bakteriologie
Al-Râzi wurde bei seiner Ankunft in Bagdad gebeten, einen Standort für das neue Hospital zu finden. Zuerst versuchte er herauszufinden, welche Gegend am hygienischsten war, indem er beobachtete, in welchen Stadteilen sich die aufgehängten, frischen Fleischstücke am längsten hielten. Ibn Sîna gab explizit an, dass die körperlichen Ausscheidungen von einem irdischen Fremdkörper kontaminiert werden, bevor sie infektiös werden. Ibn Khatima behauptete, dass der Mensch von winzigen Körpern umgeben sei, die in das menschliche System eindrangen und Krankheiten verursachten. Mitte des 14. Jahrhunderts suchte der „Schwarze Tod“ Europa heim, während Christen hilflos zuschauen mussten und als Ursache der Seuche eine höhere Gewalt vermuteten. Zu dieser Zeit verfasste Ibn al Khatîb von Granada eine Abhandlung über die Verteidigung seiner Infektionstheorie, die wie folgt lautete: Denjenigen, die sagen: „Wie können wir die Möglichkeit einer Infektion in Betracht ziehen, wenn die Religion diese bestreitet?“ antworten wir, dass die Existenz einer ansteckenden Seuche durch Erfahrung, Forschung und Zeugnis der Sinne sowie verlässlichen Berichten belegt ist. Diese Tatsachen sind ein stichfestes Argument. Die Realität einer Infektion wird dem Beobachter klar, der bemerkt, wie derjenige, der Kontakt zu Betroffenen sucht, ebenfalls erkrankt, während derjenige, der sich dem Kontakt entzieht, gesund bleibt; ferner wird er den Zusammenhang der Infektion mit Kleidung, Schiffen und Ohrringen erkennen. Râzi verfasste auch die erste medizinische Beschreibung von Pocken und Masern – zwei der wichtigsten Infektionskrankheiten. Er umriss die klinischen Unterschiede zwischen den beiden Krankheiten so lebhaft, dass seither nicht weiter hinzugefügt wurde. Ibn Sina unterstellte die übertragbare Natur von Tuberkulose. Er soll der erste Arzt gewesen sein, der die Zubereitung und Inhaltsstoffe von Schwefelsäure und Alkohol beschrieb. Seine Empfehlung, Wundverbände aus Wein herzustellen, war in der mittelalterlichen Praxis sehr beliebt. Râzi war dagegen der Erste, der Seidenfäden und Alkohol zur Blutstillung einsetzte. Er verwendete auch erstmalig Alkohol als Antiseptikum.
Anästhesie
 Ibn Sîna erfand die Anwendung von oralen Betäubungsmitteln. Er erkannte Opium als das stärkste Rauschmittel (mukhaddir). Zu den schwächeren Betäubungsmitteln zählten Mandragora, Mohn, Schierling, Bilsenkraut (Hyoscyamus), Tollkirsche (Belladonna), Salatsamen und Schnee oder eiskaltes Wasser. Die Araber erfanden den soporösen Schwamm, der Vorläufer der modernden Anästhesie. Es handelte sich dabei um einen Schwamm, der mit Aromastoffen und Narkosemitteln vollgesogen unter die Nase des Patienten gehalten wurde. Die Anästhesie ist einer der Gründe, warum die Chirurgie in der islamischen Welt den Rang eines anerkannten Spezialgebiets einnahm, während diese in Europa belächelt und dem Metier von Barbieren und Quacksalbern zugerechnet wurde. Der Rat von Tour entschied 1163 n. Chr., dass die Chirurgie aus allen Medizinschulen und von allen anständigen Ärzten verbannt werden solle. Burton gab an, dass „Jahrhunderte, bevor Äther oder Chloroform in der zivilisierten, westlichen Welt modern wurden, bereits Betäubungsmittel bei Operationen im Morgenland eingesetzt wurden.“
Ibn Sîna erfand die Anwendung von oralen Betäubungsmitteln. Er erkannte Opium als das stärkste Rauschmittel (mukhaddir). Zu den schwächeren Betäubungsmitteln zählten Mandragora, Mohn, Schierling, Bilsenkraut (Hyoscyamus), Tollkirsche (Belladonna), Salatsamen und Schnee oder eiskaltes Wasser. Die Araber erfanden den soporösen Schwamm, der Vorläufer der modernden Anästhesie. Es handelte sich dabei um einen Schwamm, der mit Aromastoffen und Narkosemitteln vollgesogen unter die Nase des Patienten gehalten wurde. Die Anästhesie ist einer der Gründe, warum die Chirurgie in der islamischen Welt den Rang eines anerkannten Spezialgebiets einnahm, während diese in Europa belächelt und dem Metier von Barbieren und Quacksalbern zugerechnet wurde. Der Rat von Tour entschied 1163 n. Chr., dass die Chirurgie aus allen Medizinschulen und von allen anständigen Ärzten verbannt werden solle. Burton gab an, dass „Jahrhunderte, bevor Äther oder Chloroform in der zivilisierten, westlichen Welt modern wurden, bereits Betäubungsmittel bei Operationen im Morgenland eingesetzt wurden.“
Chirurgie
Al-Râzi soll der Erste gewesen sein, der den „Seton“ während einer Operation und Tierdarm als Faden verwendet haben soll. Abu al-Qâsim Khalaf Ibn Abbâs Al-Zahrawi (930-1013 n. Chr.), dem Westen auch als Abulcasis oder Bucasis bekannt, wird als der berühmteste Chirurg der islamischen Medizin gehandelt. In seinem Buch Al-Tasrîf beschreibt er erstmalig in der Geschichte der Medizin die Hämophilie. Das Buch enthält eine Beschreibung und eine Illustration von über 200 chirurgischen Instrumenten, von denen viele von Zahrawi persönlich entwickelt wurden. Darin betont Zahrawi die Wichtigkeit des Anatomiestudiums als eine grundlegende Voraussetzung für die Chirurgie. Er beschreibt die Einsetzung eines herausgebrochenen Zahns und die Anwendung einer dentalen Prothese, die aus einem Kuhknochen gefertigt wird, eine klare Verbesserung gegenüber dem hölzernen Zahnersatz des ersten Präsidenten von Amerika, George Washington, sieben Jahrhunderte später. Zahrawi schien der erste Chirurg gewesen zu sein, der Baumwolle (cotton im Ursprung ein arabisches Wort) für chirurgische Verbände zur Blutungskontrolle, als Polster beim Schienen von Brüchen des Schambeins und bei der Zahnheilkunde einsetzte. Er entfernte Nierensteine, indem er in die Harnblase schnitt. Er war der Erste, der die Steinschnittlage bei vaginalen Operationen anwandte. Er beschrieb den Luftröhrenschnitt, unterschied zwischen einem Kropf und Schilddrüsenkrebs und erklärte seine Erfindung des Kauters (Instrument zum Kauterisieren), das er ebenfalls zur Blutungskontrolle einsetzte. Seine Beschreibung über das Herauslösen von Krampfadern entspricht auch nach zehn Jahrhunderten der modernen Chirurgie.
 In der orthopädischen Chirurgie machte er die heute als Koch‘sche Methode bezeichnete Reduzierung der Schultergelenkverrenkung (Luxation) und die Patellektomie (operatives Entfernen der Kniescheibe) bekannt, 1.000 Jahre, bevor diese von Brooke im Jahr 1937 wiederentdeckt wurde. Ibn Sînas Beschreibung der chirurgischen Krebsbehandlung gilt noch heute, 1.000 Jahre später. Er sagt, dass die Exzision breit und großflächig vorgenommen werden muss; alle Venen, die zum Tumor führen, müssen amputiert werden. Falls dies nicht ausreichend ist, muss der betreffende Bereich kauterisiert werden. Die islamischen Chirurgen praktizierten drei Arten der Chirurgie: vaskulär, allgemein und orthopädisch. Ophthalmische Chirurgie stellte ein eigenes Fachgebiet dar, was sich sehr von der allgemeinen Medizin und Chirurgie unterschied. Sie öffneten den Bauch und dränierten die Bauchhöhle in der anerkannten, modernen Art und Weise. Einem unbekannten Chirurgen aus Shirâz ist die erste Kolostomie-Operation gelungen. Leberabszesse wurden durch Punktion und Sondierung behandelt. Chirurgen auf der ganzen Welt wenden heutzutage chirurgische Praktiken an, ohne zu wissen, dass Zahrawi sich diese bereits vor 1.000 Jahren zunutze machte.
In der orthopädischen Chirurgie machte er die heute als Koch‘sche Methode bezeichnete Reduzierung der Schultergelenkverrenkung (Luxation) und die Patellektomie (operatives Entfernen der Kniescheibe) bekannt, 1.000 Jahre, bevor diese von Brooke im Jahr 1937 wiederentdeckt wurde. Ibn Sînas Beschreibung der chirurgischen Krebsbehandlung gilt noch heute, 1.000 Jahre später. Er sagt, dass die Exzision breit und großflächig vorgenommen werden muss; alle Venen, die zum Tumor führen, müssen amputiert werden. Falls dies nicht ausreichend ist, muss der betreffende Bereich kauterisiert werden. Die islamischen Chirurgen praktizierten drei Arten der Chirurgie: vaskulär, allgemein und orthopädisch. Ophthalmische Chirurgie stellte ein eigenes Fachgebiet dar, was sich sehr von der allgemeinen Medizin und Chirurgie unterschied. Sie öffneten den Bauch und dränierten die Bauchhöhle in der anerkannten, modernen Art und Weise. Einem unbekannten Chirurgen aus Shirâz ist die erste Kolostomie-Operation gelungen. Leberabszesse wurden durch Punktion und Sondierung behandelt. Chirurgen auf der ganzen Welt wenden heutzutage chirurgische Praktiken an, ohne zu wissen, dass Zahrawi sich diese bereits vor 1.000 Jahren zunutze machte.
Medikamente
Der brillanteste Beitrag auf diesem Gebiet wurde von Râzi geleistet, der klar zwischen Pocken und Masern unterschied, zwei Krankheiten, die bis zu dieser Zeit für ein und dieselbe Krankheit gehalten wurden. Er zeichnete sich durch weitere Leistungen aus, denn er war der Erste, der von der echten Destillation, Glasretorten und Verkitten, korrosivem Sublimat, Arsen, Kupfersulfat, Eisensulfat, Salpeter und Borax im Zusammenhang mit der Behandlung von Krankheiten sprach. Er verschrieb Quecksilber-Präparate als Abführmittel (nachdem er sie an Affen getestet hatte), Quecksilbersalbe und Bleisalbe. Seine Interessen im Bereich der Urologie konzentrierten sich auf Probleme beim Urinieren, Geschlechtskrankheiten, Nierenabszesse sowie Nieren- und Blasensteine. Er beschrieb Heuschnupfen und allergische Rhinitis. Zu den arabischen Leistungen zählen auch die Entdeckung der Krätzmilbe durch Ibn Zuhr, des Milzbrands, das Hakenwurms und des Guinea-Wurms durch Ibn Sîna und der Schlafkrankheit durch Qalqashandy. Sie beschäftigen sich mit dem Abszess des Mittelfellraumes (mediastinum). Außerdem kannten sie sich mit Tuberkulose und Perikarditis aus. Al Ash’ath demonstrierte die Magenphysiologie, indem er Wasser in das Maul eines betäubten Löwen goss und so die Dehnbarkeit und die Bewegungen des Magens nachwies, und somit Beaumont 1.000 Jahre zuvorkam. Abu Shâl al-Masihi erklärte, dass die Nahrungsverdauung zum größten Teil im Darm stattfindet anstatt im Magen. Ibn Zuhr erfand die künstliche Ernährung durch einen Magenschlauch oder einen Nährstoff-Einlauf. Mithilfe des Magenschlauches führten arabische Ärzte im Falle einer Vergiftung eine Magenentleerung durch. Ibn Al-Nâfis entdecke als Erster den Lungenkreislauf. Ibn Sîna nahm in seinem Meisterwerk Al-Qanûn (Kanon), der über eine Million Worte enthält, vollständige Studien der Physiologie, Pathologie und Hygiene auf. Er äußert sich umfangreich über Brustkrebs, Gifte, Hautkrankheiten, Tollwut, Schlaflosigkeit, Kindsgeburt und die Verwendung von Geburtszangen, Meningitis, Gedächtnisschwund, Magengeschwüre, Tuberkulose als ansteckende Krankheit, Gesichtszuckungen, Aderlass, Tumore, Nierenkrankheiten und Altenpflege.
Augenheilkunde
 Die Ärzte des Islams legten ein hohes Maß an Professionalität an den Tag und waren sicherlich Vorreiter in der Behandlung von Krankheiten. Wörter wie Netzhaut und grauer Star sind arabischen Ursprungs. Im Bereich Augenheilkunde und Optik verfasste lbn al-Haytham (965-1039 n. Chr. ), im Westen auch bekannt als Alhazen, den Optischen Thesaurus, aus dem Berühmtheiten wie Roger Bacon, Leonardo da Vinci und Johannes Kepler ihre eigenen Theorien ableiteten. In diesem Thesaurus stellte er unter anderem dar, dass die Art und Weise, wie Licht auf die Augennetzhaut fällt, der Methode ähnelt, wie Licht in einem abgedunkelten Raum durch eine kleine Öffnung auf eine Oberfläche fällt. Er bewies, dass das Auge nur sehen kann, wenn Lichtstrahlen von Objekten in Richtung des Auges abgestrahlt werden, und nicht wie von den Griechen vermutet, diese Lichtstrahlen vom Auge ausgehen. Er führte Experimente durch, um die Einfallwinkel und die Reflexion zu testen, und verfasste seine Theorie für Vergrößerungsgläser (erst drei Jahrhunderte später wurden diese in Italien hergestellt). Er lehrte, dass das Bild auf der Netzhaut über den Sehnerv ans Gehirn weitergeleitet wird. Râzi war der Erste, dem die Reaktion der Pupille auf Licht auffiel und Ibn Sîna beschrieb erstmals die genaue Anzahl der extrinsischen Muskeln des Augapfels, nämlich sechs. Doch der wichtigste Beitrag, den die islamische Medizin auf dem Gebiet der Augenheilkunde leistete, bezieht sich auf den grauen Star. Ammâr bin Ali aus Mosul führte eine hohle Metallnadel in die Verkrustung des Auges und zog die Linse durch Ansaugen heraus. Europa entdeckte diese Methode erst im 19. Jahrhundert.
Die Ärzte des Islams legten ein hohes Maß an Professionalität an den Tag und waren sicherlich Vorreiter in der Behandlung von Krankheiten. Wörter wie Netzhaut und grauer Star sind arabischen Ursprungs. Im Bereich Augenheilkunde und Optik verfasste lbn al-Haytham (965-1039 n. Chr. ), im Westen auch bekannt als Alhazen, den Optischen Thesaurus, aus dem Berühmtheiten wie Roger Bacon, Leonardo da Vinci und Johannes Kepler ihre eigenen Theorien ableiteten. In diesem Thesaurus stellte er unter anderem dar, dass die Art und Weise, wie Licht auf die Augennetzhaut fällt, der Methode ähnelt, wie Licht in einem abgedunkelten Raum durch eine kleine Öffnung auf eine Oberfläche fällt. Er bewies, dass das Auge nur sehen kann, wenn Lichtstrahlen von Objekten in Richtung des Auges abgestrahlt werden, und nicht wie von den Griechen vermutet, diese Lichtstrahlen vom Auge ausgehen. Er führte Experimente durch, um die Einfallwinkel und die Reflexion zu testen, und verfasste seine Theorie für Vergrößerungsgläser (erst drei Jahrhunderte später wurden diese in Italien hergestellt). Er lehrte, dass das Bild auf der Netzhaut über den Sehnerv ans Gehirn weitergeleitet wird. Râzi war der Erste, dem die Reaktion der Pupille auf Licht auffiel und Ibn Sîna beschrieb erstmals die genaue Anzahl der extrinsischen Muskeln des Augapfels, nämlich sechs. Doch der wichtigste Beitrag, den die islamische Medizin auf dem Gebiet der Augenheilkunde leistete, bezieht sich auf den grauen Star. Ammâr bin Ali aus Mosul führte eine hohle Metallnadel in die Verkrustung des Auges und zog die Linse durch Ansaugen heraus. Europa entdeckte diese Methode erst im 19. Jahrhundert.
Pharmakologie
Die Wurzeln der islamischen Pharmakologie gehen auf das neunte Jahrhundert zurück. Johanna bin Masawayh (777-857 n. Chr.) begann mit der wissenschaftlichen und systematischen Anwendung von Therapiemaßnahmen in der abbasidischen Hauptstadt. Sein Schüler Hunayn bin Is-hâq al-lbâdi (809-874 n. Chr.) und seine Partner etablierten während des neunten Jahrhunderts eine stabile Basis für die arabische Medizin und arabische Therapiemaßnahmen. In seinem Buch „al-Masâ-il“ beschreibt Hunayn Methoden, um die pharmazeutische Wirkung von Medikamenten nachzuweisen, indem er sie an Menschen testet. Er betont darüber hinaus die Wichtigkeit von Prognose und Diagnose für eine bessere und effektivere Behandlung. Pharmazie entwickelte sich zu einer unabhängigen und von der Medizin und Alchemie getrennten Profession. Aufgrund der unkontrollierten Verbreitung von Arzneimittel-Geschäften waren Regulierungen notwendig und wurden zu Qualitätssicherungszwecken entsprechend umgesetzt. Die arabischen Apotheker wurden regelmäßig von einem Syndikus (Muhtasib) kontrolliert, der den Händlern mit erniedrigenden, körperlichen Strafen drohte, sollten sie Medikamente verfälschen. Bereits zu Zeiten von al-Ma-mûn und al-Mu‘tasim mussten Apotheker Prüfungen absolvieren, um eine Lizenz zu erhalten, und verpflichteten sich, die Rezepte des Arztes stets einzuhalten. Außerdem wurden Ärzten einschränkende Maßnahmen auferlegt, keinerlei pharmazeutische Mittel zu besitzen oder zu lagern. Die Extrahierung und die Herstellung von Arzneimittel wurde zu einer hohen Kunst, und die dazu notwendigen Techniken wie Destillation, Kristallisation, Lösungen, Sublimation, Reduktion und Kalzination entwickelten sich zu Grundlagenprozessen in der Pharmazie und der Chemie. Mithilfe dieser Techniken erfanden die Apotheker (Saydalânis) neue Arzneimittel wie Kampfer, Senna, Sandelholz, Rhabarber, Moschus, Myrrhe, Kassia, Tamarinde, Muskatnuss, Alaun, Nelken, Kokosnuss, Brechnuss (nux-vomika), Cubeba, Eisenhut, Amber und Quecksilber. Die wichtige Rolle der Muslime bei der Entwicklung der modernen Pharmazie und Chemie ist an der signifikanten Anzahl an aktuellen pharmazeutischen und chemischen Begriffe zu erkennen, die aus dem Arabischen stammen: Medikament, Alkali, Alkohol, Aldehyd, Retorte und Elixier, um nur einige wenige zu nennen. Sie erfanden Geschmacksextrakte aus Rosenwasser, Orangenblüten, Zitronenschalen, Tragant und aus anderen attraktiven Inhaltsstoffen. Aus Platzgründen können wir bedauerlicherweise nicht alle Errungenschaften von Râzi, Zahrawi, Birûni, Ibn Butlân und Tamîmi auf dem Gebiet der Pharmakologie und Therapie aufführen.
Psychotherapie
Von Sommersprossen-Lotion bis hin zur Psychotherapie – der Behandlungsumfang der islamischen Ärzte reichte weit. Obwohl Sommersprossen nach wie vor die Haut des ein oder anderen Menschen aus dem 20. Jahrhundert sprenkeln, erreichten sowohl Râzi als auch Ibn Sîna auf dem Gebiet der psychosomatischen Krankheiten dramatische Durchbrüche und kamen dabei sowohl Freud als auch Jung um tausend Jahre zuvor. Als Râzi zum Oberarzt des Bagdad-Hospitals ernannt wurde, macht er es zum ersten Krankenhaus mit einer eigenen Krankenstation für geisteskranke Menschen. Râzi kombinierte psychologische und physiologische Erklärungen für die Krankheiten und wendete Psychotherapie auf dynamische Weise an. Râzi wurde eines Tages zu einem berühmten Kalifen gerufen, der unter starker Arthritis litt. Er empfahl ein heißes Bad, und während der Kalif badete, bedrohte Râzi ihn mit einem Messer und gab vor, ihn töten zu wollen. Diese bewusste Provokation verstärkte die natürliche Wärme, die auf diese Weise stark genug war, um die bereits aufgeweichten Säfte zu lösen, weshalb der Kalif sich von den Knien in seinem Bad erhob und hinter Râzi her rannte. Eine Frau, die solche Krämpfe in ihren Gliedmaßen hatte, dass sie nicht aufstehen konnte, kurierte ein Arzt, indem er ihr den Rock hochzog und sie auf diese Weise beschämte. „Ein Hitzestoß wurde in ihr erzeugt, der die rheumatischen Säfte auflöste.“ Die Araber sorgten auch für eine erfrischende, objektive Klarheit im Feld der Psychiatrie. Sie enthielten sich jeglicher Dämonologie, wie sie in der christlichen Welt sehr verbreitet war, und waren so in der Lage, gestochen scharfe, klinische Beobachtungen von geisteskranken Menschen zu machen. Râzis Zeitgenosse Najab-du-dîn Muhammad hinterließ viele hervorragende Beschreibungen der verschiedensten Geisteskrankheiten. Seine umsichtig gesammelten Beobachtungen von realen Patienten stellte die bis dahin vollständigste Klassifikation von Geisteskrankheiten dar. Najab beschrieb die aufgeregte Depression, zwanghafte Arten der Neurose, Nafkhae Malikholia (Kombination aus Priapismus und sexueller Impotenz), Kutrib (eine Form des Verfolgungswahns) und Dual-Kulb (eine Form der Manie). Ibn Sina erkannte die „physiologische Psychologie“, indem er Krankheiten in Zusammenhang mit Emotionen brachte.
 Aus der klinischen Perspektive entwickelte Ibn Sina ein System, das eine Verbindung des Pulsschlags mit inneren Gefühlen herstellt, ein Vorläufer des Wort-Assoziierungstests von Jung. Er soll einen sehr kranken Patienten behandelt haben, indem er seinen Puls fühlte und ihm laut die Namen von Provinzen, Distrikten, Städten, Straße und Menschen vorsagte. Als Ibn Sîna bemerkte, wie sich der Puls des Patienten bei der Nennung bestimmter Namen beschleunigte, fand er heraus, dass sein Patient sich in ein Mädchen verliebt hatte, dessen Heimat er dadurch ebenfalls herausbekam. Der Mann nahm Ibn Sînas Rat an, heiratete das Mädchen und konnte sich von seiner Krankheit erholen. Es ist nicht weiter verwunderlich, dass in Fez, Marokko, im 8. Jahrhundert ein Heim für geisteskranke Menschen erbaut wurde. Es folgten im Jahr 705 n. Chr. Bagdad und 800 n. Chr. Kairo sowie im Jahr 1270 n. Chr. Damaskus und Aleppo. Zusätzlich zu Bädern, Arzneimitteln sowie liebevoller und wohlwollender Behandlung kam den geisteskranken Menschen auch eine Musik- und Ergotherapie zugute. Diese Therapien waren damals schon hoch entwickelt. Spezielle Chöre und Live-Musikgruppen trugen täglich zur Unterhaltung der Patienten bei, indem sie sangen und musikalische Vorführungen zum Besten gaben. Auch Komödianten wurden eingeladen.
Aus der klinischen Perspektive entwickelte Ibn Sina ein System, das eine Verbindung des Pulsschlags mit inneren Gefühlen herstellt, ein Vorläufer des Wort-Assoziierungstests von Jung. Er soll einen sehr kranken Patienten behandelt haben, indem er seinen Puls fühlte und ihm laut die Namen von Provinzen, Distrikten, Städten, Straße und Menschen vorsagte. Als Ibn Sîna bemerkte, wie sich der Puls des Patienten bei der Nennung bestimmter Namen beschleunigte, fand er heraus, dass sein Patient sich in ein Mädchen verliebt hatte, dessen Heimat er dadurch ebenfalls herausbekam. Der Mann nahm Ibn Sînas Rat an, heiratete das Mädchen und konnte sich von seiner Krankheit erholen. Es ist nicht weiter verwunderlich, dass in Fez, Marokko, im 8. Jahrhundert ein Heim für geisteskranke Menschen erbaut wurde. Es folgten im Jahr 705 n. Chr. Bagdad und 800 n. Chr. Kairo sowie im Jahr 1270 n. Chr. Damaskus und Aleppo. Zusätzlich zu Bädern, Arzneimitteln sowie liebevoller und wohlwollender Behandlung kam den geisteskranken Menschen auch eine Musik- und Ergotherapie zugute. Diese Therapien waren damals schon hoch entwickelt. Spezielle Chöre und Live-Musikgruppen trugen täglich zur Unterhaltung der Patienten bei, indem sie sangen und musikalische Vorführungen zum Besten gaben. Auch Komödianten wurden eingeladen.
Fazit
Vor 1.000 Jahren war die islamische Medizin die fortschrittlichste der ganzen Welt. Auch nach zehn Jahrhunderten sehen die Errungenschaften der arabischen Medizin noch verblüffend modern aus. Vor 1.000 Jahren waren die Muslime die großen Vorreiter der internationalen Wissenschaftsforschung. Studenten und Fachpersonal gleichermaßen in den Ländern außerhalb des islamischen Reiches strebten und sehnten sich danach, ja träumten sogar davon, eine islamische Universität besuchen zu dürfen, um ein angenehmes Leben in einer wohlhabenden und zivilisierten Gesellschaft zu führen und dort lernen und praktizieren zu dürfen. Heute, im 20. Jahrhundert, nehmen die Vereinigten Staaten von Amerika diese Position ein. Das Pendel kann jedoch auch wieder zurückschwingen. Glücklicherweise hat Allah vielen islamischen Ländern ein Geschenk gemacht – ein Einkommen von mehr als 100 Milliarden Dollar pro Jahr. Somit haben die islamischen Länder die Möglichkeit und die Ressourcen, die islamische Wissenschaft und Medizin wieder zur weltweiten Nummer eins zu machen.
QUELLENANGABEN
1. M.H. Hart „The 100: A Rankin of the Most Influential Persons in History.“, Hart Publishing Co., New York, 1978.
2. S.H.Nasr, „Science and Civilization in Islam.“ New American Library, Inc., New York, 1968, pp. 184-229.
3 .A. Salam, IAEA Bulletin, 22(2), 81-83, (1980).
4. D.Campbell, „Arabian Medicine“, Vol. 1, Paul, Trench, Trubner and Co. LTD., London, 1926.
5. E.G.Browne,“Arabian Medicine“,Cambridge University M.Sirajud- din and Sons, Publishers, Lahore, 1962, pp. 5-16.
6. G. Podgomy, N. Carolina Med. J. 27, 197-208, (1966).
7. A.S. Lyons, and R.J. Petruccelli, „Medicine – An Illustrated History“, H.N. Abrams Inc., Publishers, New York, 1978, pp. 295-317.
8. F.H. Garrison, „History of Medicine“. 4th edition, W.B. Saunders Co., Philadelphia, 1929, p. 134.
9. G. Elgood. „A Medical History of Persia“, Cambridge University Press, Cambridge, 195 1, pp. 278-301.
10. H.N. Wasty, „Muslim Contribution to Medicine“, M. Sirajuddin and Sons, Publishers, Lahore, 1962, pp. 5-16.
11. S. Hamarneh, Sudhoffs Archiv fur Geschichte der medizin und der Naturwissenschaften, 48, 159-173.
12. E. Abouleish, J. Islamic Med. Asso., lo(3, 4), 28-45, (1979).
13. F.S. Haddad, Leb. Med. J. 26, 331-346, 1979).
14. Y.A. Shahine, „The Arab Contribution to Medicine“, Longman for the University of Essex, London, 1971, p. 10.
15. B. Miller, Mankind, 6(8), 8-40, (1980).
16. „Aspects of Muslim Civilization“. Pakistan Branch of Oxford University Press, Lahore, 1961, pp. 53.
17. T.E. Keys, K.G. Wakim, Mayo Clinic Proceedings of the Staff Meeting, 28, 423-437, (1953).
18. M. Siddiqi, „Studies in Arabic and Persian Medical Literature“, Calcutta Univcrsity, Calcutta, 1959, p. XX.
19. L. Burton, „1001 Nights (Six Volumes)“, 1886.
20. P. Hitti, „The Arabs: A Short History“, Henry Regnery, Chicago, 1943,P.143.
21. A Castiglioni, „A History of Medicine“, E. Krumbhaar (trans.), Alfred A.Knopf, New York, 1958, p. 268.
22. C. Singer and A.A. Underwood, „A Short History of Medicine“, 2nd edn. Oxford Univcrsity Press, New York, 1962, p. 76.
23. A.A. Khairallah, Ann. Med. Hist. 34, 409-415
24. Al-Oakbi, Hospital Med. Prac., Cairo, 1, 14-29, (1971).
25. F. S. Haddad, „XXI International Congress of the History of Medicine“ (Sienna 1968, Sep. 22) 1970, pp. 1600 -1607.
26. G.A. Bender, „Great Moments in Medicine“. Parke-Davis, Detroit, 1961, p. 68-74.
27. G. Fisher, Ann. Anat, Surg., 6, 217-217, (1882).
28. E.D. Whitehead and R.B. Bush, Invest, Urology
















